תיקון ראיה בלייזר
הסרת משקפיים בלייזר
תיקון ראיה במרכז רפואי ד"ר עאדל ברבארה
הסרת משקפיים בלייזר ללא חיתוך הקרנית!
ד"ר עאדל ברבארה
מומחה ברפואת עיניים ומתנח
- דר עאדל ברבארה מבכירי מנתחי הלייזר בארץ ובעולם עם ניסיון של מעל 27 שנים ואלפי מטופלים מרוצים.
- יושב ראש החוג לניתוחי רפרקציה בישראל משנת 2010- 2014 ,מדובר בחוג לתיקון ראיה בלייזר השייך לאיגוד רופאי העיניים בישראל.
- הודות לנסיון , הידע והאמינות שלו נבחר דר ברבארה לנהל את הסניף הצפוני (חיפה) של הדסה אופטימל, המרכז הרפואי של בית החולים הדסה לתיקון ראיה בלייזר משנת 2004 עד 2014.
- דר ברבארה מחלוצי מנתחי הלייזר בארץ ובעולם נמצא בקדמה של קליטת וייסום של טכנולוגיות וטיפולים חדשניים בתחום הסרת המשקפיים בלייזר וניתוחי הקרנית.
- ד"ר עאדל ברבארה, רופא עיניים מנתח מומחה קרנית קראטוקונוס וניתוחי לייזר להסרת משקפיים ללא חיתוך של הקרנית!.
ליווי אישי
ד"ר עאדל ברבארה, מומחה בינלאומי בתחום, מלווה אותך משלב בדיקת ההתאמה, ההמלצה לטיפול המתאים וכמובן הטיפול עצמו.
ניסיון רפואי
אלפי מטופלים מרוצים ומעל 27 שנה של ניסיון (אתם מוזמנים להגיע למרכז הרפואי שלנו ולהתרשם מאלפי המכתבים המרגשים שקיבלנו במהלך השנים).
תיקון ראיה בלייזר
בישראל נערכים מדי שנה כ-15 אלף ניתוחים. מאז שהחלו לנתח בארץ לפני כ-20 שנים בוצעו מעל ל־200 אלף ניתוחים. זהו מספר ניתוחים גדול בכל קנה מידה. אחוז מרכיבי המשקפיים באוכלוסייה גבוה מאוד, וחלקם מעוניינים להיפטר מהמטרד ולראות טוב יותר בעזרת ניתוח. אך למרות החידושים הרבים בתחום הניתוחים לתיקון ראייה בלייזר והסרת משקפיים בלייזר, אנשים רבים חוששים מפני התהליך.
בעולם ישנם יותר ממילארד וחצי אנשים הסובלים מקוצר ראיה, כרבע מהאוכלוסיה בארה"ב ואירופה המערבית סובלים מבעיה זו, בחלק מאסיה אחוז הסובלים מקוצר ראיה מגיע ל- 70%-80%.
הטכניקות הניתוחיות לתיקון ראיה בלייזר?
לפני שאסביר את הטכניקות, כמה מילים על האנטומיה של הקרנית: הקרנית שדרכה חודר האור לעין ומהווה את חלון העין, מרכבת משלוש שכבות עיקריות: אפיטיל שמכסה את שטח הקרנית העובי שלו הוא כ-50 מיקרון , סטרומה שמורכבת מ keratocytes וסיבי קולאגין collagen fibers מאורגנים בצורה ששומרת על שקיפות הקרנית, השכבה השלישית היא השכבה הפנימית היא שכבת תאים אחד , תאי אנדוטיל ששומרות על רמת הידרציה מסויימת בקרנית ומונעות חדירת נוזל מהלשכה הקדמית לקרנית בניתוחי לייזר לשיפור הראיה מסירים רקמה מיקרוסקופית מהקרנית עובי הרקמה המוסרת פרופורציונאלי לכמות קוצר הראיה שרוצים לתקן ככל שקוצר הראיה (או רוחק הראיה או האסטיגמטיזם) גדול יותר נדרש להסיר יותר רקמה באמצעות הלייזר.
הגישה להסרת רקמה מהקרנית באמצעות הexcimer laser כוללת שתי שיטות עיקריות:
1. שיוף על שטח הקרנית surface ablation
הסרת רקמה משטח הקרנית בשיטת PRK שבה מוסר האפיטיל ואז מסירים רקמה מה stroma באמצעות הלייזר , אפשר לא להסיר את האפיטל אלה לגלגל אותו לאחר החלשתו באמצעות אלכוהול 20% למשך כ-20-30 שניות , ביצוע הסרת הרקמה בלייזר ואז גלגולו חזרה על הקרנית זו טכניקת ה – (LASEK) שפירושה: laser assisted epithelial keratomileusis , אפשר ליצור מתלה אפיטליאלי בעזרת מיקרוקראטום מיוחד (להב חשמלית מיוחדת) epi- lasik ולאחר מכן ביצוע הטיפול והחזרת המתלה האפיטליאלי, יש גם המסירים את המתלה האפיטליאלי אחרי יצירתו בשיטת lasek או בשיטת epi lasik ואז קוראים לשיטה lasek flap off או epi – lasik flap off כלומר בסיום הניתוח לא מחזירים את האפיטל למקום אלה מסירים אותו כמו ב-prk , מתוך מחשבה שהחזרת האפיטל למקומו מעקבת ריפוי הפצע , אז למה לא מההתחלה להסירו באופן מכאני כפי שעושים ב? prk כי חושבים שמיטת הטיפול , כלומר השטח של הסטרומה אחרי הסרת האפיטל בשיטת lasek או שיטת epi – lasik הוא שטח חלק יותר ולזה יש השפעה חיובית על ריפוי הפצע ואיכות הראיה אחרי הניתוח , כל אלו שיטות של שיוף שטחי surface ablation שכוללת בתוכה גם את שיטת ה-(ASA) שפירושה: advanced surface ablation שבה מוסרת ריקמת האפיטל באמצעות הלייזר עצמו.
כל מנתח נוטה לבצע את הניתוח בשיטה שנוחה לו ושלדעתו היא טובה יותר אך בסכום העבודות מהספרות המקצועית אין הבדל בעל משמעות סטטיסטית בין הטכניקות השונות של השיוף השטחי ,כולן נותנות אותן תוצאות מבחינת ההתאוששות ומבחינת השיפור בראיה למרות שיש עבודות שטוענות לעדיפות שיטה מסוימת על פני שיטה אחרת או להיפך אך בסיכום אין כל הבדל בין השיטות.
2. הסרת רקמה מעומק הקרנית deep ablatian
ה-(LASIK) שפירושו: laser assisted keratomileusis שבה מבצעים מתלה בעובי משתנה מ-90 מיקרון עד 180 כאשר הנטיה היום היא לבצע מתלים בעובי כ-100 מיקרון באמצעות להב חשמלית (מיקרוקראטום), ביצוע הסרת הרקמה באמצעות הלייזר מהסטרומה והחזרת המתלה למקום , עקב החיתוך המדויק המתלה מוחזר למקום נדבק מעצמו לקרנית ללא צורך בתפרים , מכשירי החיתוך ה-microkeratomes עברו שיפורים ושיכלולים מחיתוך מתלה בעובי 160-180 מיקרון למתלים של 90-110 מיקרון וזה במטרה לאפשר שמירת יותר רקמה בקרנית ואפשרות הסרת יותר רקמה בקוצר ראיה גבוה כמות הרקמה המוסרת פרופורציונלית לכמות קוצר הראיה (Ioannis Pallikaris) היה הראשון שביצע ניתוח ה-lasik ב-1990 .מאז הניתוח עבר הרבה שיפורים חלקם הזכרתי אבל השינוי המהפכני היה יצירת המתלה באמצעות femtosecond laser שהוא לייזר שחותך את הקרנית באמצעות יצירת בועות בעומק הקרנית ואז מאפשר הפרדת המתלה הרצוי , ניתן לקבוע את צורת המתלה , גודלו ועוביו בדיוק רב לפי תוכנת מחשב. , לאחר הרמת המתלה מבוצעת הסרת הרקמה מהקרנית באמצעות הexcimer laser ואז מוחזר המתלה למקום כמו ב-lasik לשיטה זו קוראים intra lasik או femtosecond laser assisted lasik או all laser lasik.
יש לציין שהניתוחים מבוצעים תחת הרדמה טופיקאלית, כלומר על ידי טיפות עיניים בלבד, אין כאבים בזמן הניתוח , לפני הניתוח שמים ספקולום בעין על מנת למנוע מהמטופל את האפשרות לסגור את העין במהלך הניתוח , הספקולום מעט מציק בהתחלה ששמים אותו. .במהלך השיוף העמוק יש כמה שניות של איבוד ראיה עקב הפעלת לחץ (suction) על גלגל העין לשם ביצוע חיתוך המתלה.
ההבדל בין השיוף השטחי לשיוף העמוק עיקרו בהתאוששות מהניתוח בשיוף השטחי לאחר הניתוח מופיעים בדרגת חומרה שונים ממטופל למטופל, גירוי חזק בעיניים , צריבה , דמעות , הרגשת גוף זר בעיניים , טשטוש בראיה , וכאבים. סימפטומים אלו נמשכים כ-3 ימים בדרך כלל אך לעתים רחוקות יכולים להימשך עוד מספר ימים. בשיוף עמוק אין כאבים ואם יש הם נמשכים מספר שעות בלבד. בשיוף העמוק החזרה לתפקוד היא יותר מהירה כי השיפור בראייה הוא מיידי אך לאחר מספר שבועות אין הבדל משמעותי בראיה בין שתי הטכניקות. בשיוף השטחי בדרך כלל כ-98-99% מהאנשים חוזרים לפעילות רגילה תוך שבוע אך אצל כ-1עד 2% אחוז זה יכול לקחת מספר שבועות עד שמתאפשרת חזרה לשגרה .
בשתי הטכניקות נדרשים מספר חודשים על מנת להגיע לראיה המקסימאלית האופטימאלית (אך זה לא מורגש בדרך כלל על ידי המטופלים) עקב :
- ריפוי הפצע בקרנית שנמשך מספר חודשים.
- יובש שנמשך מספר חודשים לאחר הניתוח.
- ירידה בראיית ניגודים contrast sensitivity שנמשכת מספר חודשים.
על המרכז הרפואי
במרכז רפואי IVISION חיפה אנו מתמחים בבריאות העין, אנו מציעים ללקוחותינו שנים רבות של נסיון ואלפי מטופלים מרוצים שאנו גאים שיש לנו חלק בשיפור דרמתי של איכות החיים שלהם כתוצאה מתיקון הראיה ע"י ניתוח הסרת משקפיים בלייזר או עצירת ההתדרדרות של מחלת הקרוטוקונוס או השתלת טבעות בקרנית ולעיתים אנו משלבים את שלושת את הטיפולים הללו.
ד"ר עאדל ברבארה הרופא הראשון בארץ שהשתמש בטבעות לתיקון ראיה בחולה קראטוקונוס, כמו כן הרופא הראשון שהכניס לארץ את טיפול הקרוסלינקינג לעצירת מחלת קראטוקונוס. ד"ר עאדל תמיד בקדמה של קליטת ופיתוח טכנולוגיות חדשות בתחום הקרנית.
תיקון ראיה בלייזר
תיקון ראיה בלייזר כפי שמבצע ד"ר עאדל ברברה, הינו פרוצדורה שכיחה מאוד המבוצעת באלפים רבים של אנשים מדי שנה בישראל בלבד. מדובר בהתערבות המתמקדת בקרנית העין, אשר תפקידה המרכזי הוא למקד את קרני האור על הרשתית ובכך לספק תמונה חדה וברורה, כמו עדשה של מצלמה. בנוסף, הרקמה הדקיקה הזו מספקת הגנה לעין. עקב סיבות שונות יש ירידה בתפקוד הקרנית, כך שהאור שהיא ממקדת מגיעה לפני הרשתית ונוצר קוצר ראיה המכונה מיופיה ובו לא רואים טוב למרחוק, או שהאור מתמקד אחרי הרשתית ונוצר רוחק ראיה המכונה היפראופיה ובו לא רואים טוב למרחקים קצרים.
עבור מצבים אלו קיימות כמובן המשקפיים או עדשות המגע שתפקידן הוא לכוון את קרני האור, תוך התחשבות בסטייה של הרשתית, כך שהאור ימוקד בצורה הטובה ביותר שאפשר על גבי הרשתית. יחד עם זאת, בשנים האחרונות יותר ויותר אנשים בוחרים לבצע תיקון ראיה, אשר מטרתו היא לקבל את אותה רמה של ראיה בלי המשקפיים או העדשות לקרוב או לרחוק.
מי מבצע תיקון ראיה
תיקון ראיה בלייזר מבוצע על ידי רופאי עיניים המתמחים בתחום הקרנית. בישראל פועלים לא מעט רופאים עם התמחות כזו ולכן יש לוודא את הניסיון שלכם בניתוחים אלו, כאשר דוגמא נאה לכך מהווה ד"ר עאדל ברברה. ד"ר ברברה הוא מבכירים המנתחים בתחום בישראל ובחול ומאחוריו למעלה מעשרים ושבע שנות ניסיון ואלפי מטופלים מרוצים, כפי שניתן להתרשם ממכתבי התודה באתר האינטרנט. ד"ר ברברה שימש כיושב ראש החוק לתיקון ראיה בלייזר של איגוד רופאי העיניים הישראלי, כאשר ניסיונו והידע שלו הובילו לבחירתו כמנהל סניף צפון של בית החולים הדסה לתיקון ראיה בלייזר – תפקיד שאותו ביצע במשך עשור. ד"ר ברברה מבצע תיקון ראיה בלייזר בשיטת LASEK ו- PRK כאשר את הראשונה הביא לישראל לראשונה לפני כעשרים שנה.
כיצד מתבצע תיקון ראיה בלייזר
תיקון ראיה באמצעות לייזר מבוצע בלפחות 6 טכניקות שונות בימינו, אך באופן כללי ניתן לחלקן לניתוחים המתמקדים בפני השטח של הקרנית ובניתוחים המסירים רקמות מהעומק שלה. בשיטות המבוצעות על פני השטח מסירים תחילה את תאי האפיתל שמהווים את ציפוי הקרנית, ולאחר מכן "מתקנים" את המוקד שלה באמצעות הלייזר. בשיטה המכונה PRK מבוצע גירוד של התאים עם מכשור ייעודי, ואילו בשיטת LASEK מבצעים מעין קילוף של תאי האפיתל מהקרנית עם אלכוהול 20% ולאחר מכן מבצעים את התיקון בקרנית.
לעומת זאת, ישנן שיטות לתיקון ראיה המבוצעות כאמור בעומק הקרנית. לדוגמא, בשיטה הנקראת LASIK מבצעים תחילה חתך בקרנית עם סכין ואז משייפים אותה עם לייזר, ואילו בשיטת Z-LASIK מבצעים את החתך עם הלייזר. ההבדל טמון ברמת הדיוק שבין השימוש בסכין ולבין השימוש בלייזר ממוחשב, ומובן שהדיוק בגישה האחרונה הרבה יותר גבוה ומכאן גם הסיכון הרבה יותר נמוך לפגיעה בלתי רצויה.
מה כדאי לדעת על תיקון ראיה בלייזר
יש כמה דברים שכדאי לדעת על תיקון ראיה בלייזר. קודם כל, ששיעור ההצלחה גבוה מאוד ועומד על יותר מתשעים וחמישה אחוז מהמטופלים שהביעו שביעות רצון מהשיפור באיכות הראיה שלהם. שנית, שלמרות שמדובר בפרוצדורה יחסית מהירה ובטוחה שכבר בוצעה מאות אלפי פעמים בישראל בלבד, עדיין מדובר בניתוח באיבר רגיש ויש לבצע שורה של בדיקות להתאמה ולבחירת שיטת הניתוח המתאימה.
למעשה, כרבע עד שליש מהאנשים שמעוניינים לעבור את הניתוח נמצאים בלתי מתאימים, והסיבות לכך מגוונות. קודם כל, לא מבצעים את הניתוח באנשים שטרם מלאו להם 18 שנים. אבל מלבד זאת אי התאמה לניתוח יכולה לנבוע למשל מעיניים יבשות עקב בעיה בייצור הדמעות, עקב קרנית בלתי סדירה או לא מספיק עבה כמו במקרה של קרטוקונוס, וכן עקב מחלות עיניים אחרות, מצב בריאותי מסוים, נשים בהריון, מספר לא יציב במשקפיים, ועוד. אז אמנם ההכנה לניתוח אינה מורכבת במיוחד אך מה שחיוני לבצע הוא בדיקות התאמה לא מעטות, ביניהן בדיקת אופטומטריסט לצורך קביעה של המספר המדויק במשקפיים, ובדיקת עיניים מלאה לרבות בדיקת קרנית עם הרחבת אישונים, לחץ תוך עיני, בדיקת של העדשה והרשתית, וכן בדיקות וצילומים לבדיקה של עובי וצורת הקרנית.
מה העלות של תיקון ראיה בלייזר
העלות של תיקון ראיה בלייזר אינה אחידה ומשתנה בהתאם לכמה פרמטרים. קודם כל, שאלה חשובה היא האם אתם זקוקים לתיקון בעין אחת או בשתי העיניים? מובן שתיקון בעין אחת עולה פחות מתיקון בשתי העיניים, אם כי המחיר אינו בהכרח כפול ולרוב אינו כזה. שנית, המחירים משתנים בין רופאים ומכונים ויש לכך סיבות רבות, למשל מיקומו של המכון בפריפריה או במרכז, המוניטין והניסיון של הרופא וכן הלאה. מלבד זאת, יש גם הבדלים בין השיטות השונות מבחינת העלויות, שוב לפי שיקוליהם של הרופאים והמכונים השונים. ולבסוף, ישנם גם הבדלים בין שיעור המימון של ניתוחים אלו על ידי קופות החולים. למעשה, טווח המחירים נרחב מאוד ויכול להתחיל ב- 3,000 ₪ ולהגיע עד ליותר מ- 10,000 ₪ כתלות במשתנים שתוארו לעיל.
מה עוד כדאי לדעת על תיקון ראיה בלייזר?
עוד שני דברים כדאי לדעת. הראשון הוא שלפי הספרות המקצועית, בסופו של דבר אין הבדלים סטטיסטיים משמעותיים מבחינת התוצאות של השיטות השונות. כל מנתח בוחר את השיטה שהוא מתמחה בה ושנראית לו המתאימה ביותר למצבו של המטופל. יחד עם זאת, ישנם הבדלים מסוימים בין שיטות שעל פני שטח הקרנית ובין שיטות העומק, כאשר באחרונות השיפור בראיה מורגש מיידית ומשך ההחלמה קצר יותר. אולם בסופו של דבר התוצאות זהות בממוצע. והדבר השני שכדאי לדעת, הוא שישנה חשיבות לרופא שבוחרים לצורך הניתוח וחשוב לשים את הדגש על ניסיונו רב השנים.
היסטוריה
מזה יותר ממאה שנה מנסים רופאי העיניים לתקן את קוצר הראיה באמצעים כירורגיים אך ניתוחים אלו בוצעו על ידי רפואי עיניים בודדים בעולם עקב הקשיים הטכניים בביצועם.
התפנית אירעה כאשר Fyodorov Svyatoslav רופא ומנתח עיניים רוסי דגול גילה במקרה שאחד ממטופליו שסבל מקוצר ראיה דווח על שיפור בראייתו לאחר שנחבל בעינו ונשרטה קרנית העין שלו , Fyodorov חזר לספרות וחקר איך שריטה רדיאלית בקרנית יכולה לשנות את הראיה ומצא שחוקר יפני בשם Sato ניסה לתקן קןצר ראיה באמצעות חתכים רדיאליים בקרנית אך כל הניתוחים שלו נכשלו כי ביצע את החתכים בחלק הפנימי של הקרנית , כבר ב1885 ניסה Schiotz לתקן אסטיגמטיזם על ידי חתכים בקרנית. Fyodorov ביצע את החתכים בחלק החיצוני של הקרנית והפך את הניתוחים המסובכים לתיקון קוצר ראיה לניתוחים פשוטים קלים לביצוע ומדוייקים . החתכים בוצעו באמצעות סכין יהלום שמכוונת לעומק של מעל95 % מעובי הקרנית לאחר שמבצעים מדידת עובי הקרנית במכשיר אולטרא סאונד pachymeter. התקדמות זו התרחשה בהתחלת שנות ה-70, שינוי קימור הקרנית באמצעות חתכים נתן השראה לחוקרים ולאנשי הלייזר לחפש דרך פשוטה עוד יותר לשינוי קימור הקרנית והשטחתה , הסרת רקמה מיקרוסקופית ממרכז הקרנית באמצעות הלייזר משטיח אותה, וכך זה התחיל .
ניתוח לייזר לשיפור הראיה (לטיפול בקוצר ראיה ,רוחק ראיה ואוסטיגמטיזם) הינו פועלה אלקטיבית המתבצעת על קרנית העין באמצעות לייזר מסוג אקסימר Excimer (excited dimmer) laser שהוא לייזר המופק מגז argon fluoride באורך גל של 193 ננומיטר כלומר לייזר בלתי נראה הלייזר מסיר רקמה מקרוסקופית מהקרנית בעקבות כך הקרנית משנה את הקימור שלה .
כפי שידוע הלייזר laser הוא קיצור של המילים Light Amplification by Stimulated Emission of Radiation פעולת והשפעת הלייזר תלויה באורך הגל שלו. רופאי העיניים היו הראשונים אשר השתמשו בקרן הלייזר, שהיא קרן אור בעלת אורך גל אחיד , לטיפול במחלות וסקולאריות של הרשתית כבר בשנות ה-60. יש לייזרים לטיפול ברשתית כמו ברטינופטיה סכרתית, לייזרים לטיפול בגלאוקומה, לייזרים לביצוע קפסולוטומיה לעדשה אחרי ניתוח קטרקט (לטיפול בירוד משני) , לייזרים לפירוק הגרעין של העדשה בזמן ניתוח קטרקט ויש את excimer laser שהזכרתי למעלה והוא המכשיר המרכזי בניתוחים לתיקון ראייה .
לתיקון קוצר myopia ראיה שבה האור במקום להישבר על הרשתית נשבר לפני הרשתית מסירים את הריקמה ממרכז הקרנית ואז הקררנית נעשאת שטוחה יותר ובכך האור נשבר על הרשתית והראיה משתפרת .
ברוחק ראיה hypermetropia (hyperopia) בה נשבר האור אחרי הרשתית מסירים רקמה מהיקף הקרנית ואז הקרנית מתקמרת יותר והאור נשבר על הרשתית והראיה משתפרת
באסטיגמטיזם astigmatism האור מתפצל שהוא נשבר לשתי אלומות ואז צריך לשייף בצורה לא עגולה אלה אובאלית על מנת לתקון את שבירת האור בעין
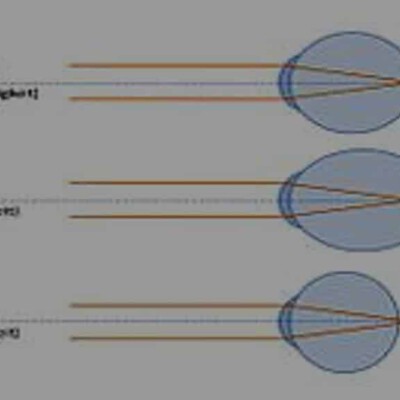
ראה תמונות: תמונה 1 א מראה עיין עם ראיה תקינה האור נשבר על הרשתית , תמונה 1 ב מדגימה קוצר ראיה .תמונה 1ג מדגימה רוחק ראיה.
תמונה 1
כ-4 שנים עברו מאז הציג Trockel S. L והקבוצה שלו את ה-Photorefractive keratectomy (PRK). ב-1983 באמצעות excimer laser להסרת רקמה בצורה מבוקרת מהקרנית עד הניתוח הראשון על עין של אדם ב-1987 שנעשה בברלין על ידי Theo Seiler (יש שטוענים שהניתוח הראשון בוצע בארה"ב ב1989 על ידי (Marguerite McDonald 12 עברו עד אישור הניתוח על ידי ה-FDA ב1995, עד 2006 כ-80 מיליון איש ואישה בעולם עברו ניתוחי לייזר לתיקון הראיה, מעל 314 אלף חיילים אמריקאיים עברו את הניתוח חלקם טייסים ונווטים. הניתוח מאושר על ידי סוכנות החלל האמריקאית NASA לאסטרונאוטים. הצבא האמריקאי מבצע ניתוחי לייזר לחייליו ללא תמורה , יש לו את המרכזים שלו שמבצעים את הניתוחים לחייליו , מרכזים אלו מהמתקדמים בעולם פועלים משנת 1993 , המטרה היא לשפר את ראיית החיילים ותפקודם בקרב. לאורך ה-24 השנים שחלפו מאז הניתוח הראשון ניתוחי הלייזר לתיקון ראיה עברו הרבה שינויים.
ה-excimer laser עבר שינויים ושיפורים מ-broad beam laser שמבצע את הטיפול על ה-4-5 מ"מ המרכזיים בקרנית עד ה-slit beam ומאוחר יותר ל-flying spot או variable spot laser שמבצע טיפולים על שטח יותר רחב מהקרנית עד כ-8 מ"מ ובשיטת ה-wave front כפי שאסביר בהמשך.
מכשירי הלייזר מצוידים ב"עוקב אחרי העין" eye tracker שמאפשר למכשיר הלייזר לעקוב אחרי תנועות העין בזמן הסרת הרקמה ובמידה והעין זזה מעבר ליכולת המכשיר לעקוב אחרי תנועותיה הלייזר מפסיק לעבוד עד שהעין חוזרת למעמד הרצוי, חלק מהמכשירים מזהים את העין באמצעות הקשתית iris שהיא ספציפית לכל אדם כמו טביעת האצבעות , הרבה שכלולים הוכנסו למכשירי הלייזר במטרה לשפר את יכולתם לעקוב אחרי העין ולכל מכשיר יש טכנולוגיה ומהירות תגובה שונה אך בסך הכל למרות השוני בשיטת הטיפול בין מכשיר למכשיר הביצועים דומים.
כל השיפורים הנ"ל שינו ללא היכר את ניתוחי תיקון הראיה בלייזר, שיפרו את התוצאות מבחינת הראיה ואיכות הראיה והקטינו את הסיכונים. לכן צריך לשפוט את ניתוחי הלייזר לפי הביצועים של המאה ה-21 ולא לפי הטכנולוגיה של שנות ה-90 של המאה ה-20.
הניתוח התקדם בצורה כזו שהיום מדברים על שיפור הראיה באמצעות הלייזר לרמות של יותר מ-6\6 שהיא הראיה הממוצעת , יש אנשים שחדות ראייתם אחרי ניתוח לייזר מגיעה ל-6\5 ו-6\4 כלומר ראיה מעל הראיה הממוצעת של האדם הבוגר והיום זו אחת השאיפות העיקריות של יצרני מכשירי הלייזר ושל הרופאים והחוקרים בתחום זה.
הטכניקות הניתוחיות לתיקון ראיה בלייזר?
לפני שאסביר את הטכניקות , כמה מילים על האנטומיה של הקרנית: הקרנית שדרכה חודר האור לעין ומהווה את חלון העין, מרכבת משלוש שכבות עיקריות: אפיטיל שמכסה את שטח הקרנית העובי שלו הוא כ-50 מיקרון, סטרומה שמורכבת מ-keratocytes וסיבי קולאגין collagen fibers מאורגנים בצורה ששומרת על שקיפות הקרנית, השכבה השלישית היא השכבה הפנימית היא שכבת תאים אחד , תאי אנדוטיל ששומרות על רמת הידרציה מסויימת בקרנית ומונעות חדירת נוזל מהלשכה הקדמית לקרנית.
בניתוחי לייזר לשיפור הראיה מסירים רקמה מיקרוסקופית מהקרנית עובי הרקמה המוסרת פרופורציונאלי לכמות קוצר הראיה שרוצים לתקן ככל שקוצר הראיה (או רוחק הראיה האסטיגמטיזם) גדול יותר נדרש להסיר יותר רקמה באמצעות הלייזר.
תמומנה מס. 2 מכשיר לייזר excimer תמונה מס. 2ב מטופלת בהתחלה של התהליך הניתוחי.
הגישה להסרת רקמה מהקרנית באמצעות הexcimer laser כוללת שתי שיטות עיקריות :
שיוף על שטח הקרנית surface ablation:
הסרת רקמה משטח הקרנית בשיטת PRK שבה מוסר האפיטיל ואז מסירים רקמה מה stroma באמצעות הלייזר , אפשר לא להסיר את האפיטל אלה לגלגל אותו לאחר החלשתו באמצעות אלכוהול 20% למשך כ-20-30 שניות , ביצוע הסרת הרקמה בלייזר ואז גלגולו חזרה על הקרנית זו טכניקת ה laser assisted epithelial keratomileusis (lasek).,אפשר ליצור מתלה אפיטליאלי בעזרת מיקרוקראטום מיוחד (להב חשמלית מיוחדת) epi – lasik ולאחר מכן ביצוע הטיפול והחזרת המתלה האפיטליאלי , יש גם המסירים את המתלה האפיטליאלי אחרי יצירתו בשיטת lasek או בשיטת epi lasik ואז קוראים לשיטה lasek flap off או epi – lasik flap off כלומר בסיום הניתוח לא מחזירים את האפיטל למקום אלה מסירים אותו כמו ב-prk, מתוך מחשבה שהחזרת האפיטל למקומו מעקבת ריפוי הפצע , אז למה לא מההתחלה להסירו באופן מכאני כפי שעושים ב? prk כי חושבים שמיטת הטיפול , כלומר השטח של הסטרומה אחרי הסרת האפיטל בשיטת lasek או שיטת epi – lasik הוא שטח חלק יותר ולזה יש השפעה חיובית על ריפוי הפצע ואיכות הראיה אחרי הניתוח , כל אלו שיטות של שיוף שטחי surface ablation שכוללת בתוכה גם את שיטת ה-advanced surface ablation (ASA) שבה מוסרת ריקמת האפיטל באמצעות הלייזר עצמו.
כל מנתח נוטה לבצע את הניתוח בשיטה שנוחה לו ושלדעתו היא טובה יותר אך בסכום העבודות מהספרות המקצועית אין הבדל בעל משמעות סטטיסטית בין הטכניקות השונות של השיוף השטחי, כולן נותנות אותן תוצאות מבחינת ההתאוששות ומבחינת השיפור בראיה למרות שיש עבודות שטוענות לעדיפות שיטה מסוימת על פני שיטה אחרת או להיפך אך בסיכום אין כל הבדל בין השיטות.
לצפייה בניתוח lasek לחץ על הקישור:
הסרת רקמה מעומק הקרנית deep ablatian
laser assisted keratomileusis (LASIK) שבה מבצעים מתלה בעובי משתנה מ-90 מיקרון עד 180 כאשר הנטיה היום היא לבצע מתלים בעובי כ-100 מיקרון באמצעות להב חשמלית (מיקרוקראטום), ביצוע הסרת הרקמה באמצעות הלייזר מהסטרומה והחזרת המתלה למקום , עקב החיתוך המדויק המתלה מוחזר למקום נדבק מעצמו לקרנית ללא צורך בתפרים , מכשירי החיתוך ה-microkeratomes עברו שיפורים ושיכלולים מחיתוך מתלה בעובי 160-180 מיקרון למתלים של 90-110 מיקרון וזה במטרה לאפשר שמירת יותר רקמה בקרנית ואפשרות הסרת יותר רקמה בקוצר ראיה גבוה (כמות הרקמה המוסרת פרופורציונלית לכמות קוצר הראיה (Ioannis Pallikaris היה הראשון שביצע ניתוח ה-lasik ב-1990. מאז הניתוח עבר הרבה שיפורים חלקם הזכרתי אבל השינוי המהפכני היה יצירת המתלה באמצעות femtosecond laser שהוא לייזר שחותך את הקרנית באמצעות יצירת בועות בעומק הקרנית ואז מאפשר הפרדת המתלה הרצוי, ניתן לקבוע את צורת המתלה , גודלו ועוביו בדיוק רב לפי תוכנת מחשב, לאחר הרמת המתלה מבוצעת הסרת הרקמה מהקרנית באמצעות הexcimer laser ואז מוחזר המתלה למקום כמו ב-lasik לשיטה זו קוראים intra lasik או femtosecond laser assisted lasik או all laser lasik.
תמונה 2 ד'
תמונה 2 ה
לצפיה בהדמיה של lasik נא ללחוץ על הקישור הבא:
http://www.youtube.com/watch?v=GaoA4PLb7hc&feature=related
לצפיה בניתוח lasik נא ללחוץ על הקישור הבא:
http://www.youtube.com/watch?v=Y-TUMw1FTmY
לצפיה בניתוח בהדמיה של femtosecond laser assisted lasik נא ללחוץ על הקישור הבא:
http://www.youtube.com/watch?v=kJPZ1NlIVjM&feature=related.
יש לציין שהניתוחים מבוצעים תחת הרדמה טופיקאלית , כלומר על ידי טיפות עיניים בלבד, אין כאבים בזמן הניתוח , לפני הניתוח שמים ספקולום בעין על מנת למנוע מהמטופל את האפשרות לסגור את העין במהלך הניתוח , הספקולום מעט מציק בהתחלה ששמים אותו. במהלך השיוף העמוק יש כמה שניות של איבוד ראיה עקב הפעלת לחץ (suction) על גלגל העין לשם ביצוע חיתוך המתלה
ההבל בין השיוף השטחי לשיוף העמוק עיקרו בהתאוששות מהניתוח בשיוף השטחי לאחר הניתוח מופיעים בדרגת חומרה שונים ממטופל למטופל, גירוי חזק בעיניים , צריבה , דמעות , הרגשת גוף זר בעיניים , טשטוש בראיה , וכאבים. סימפטומים אלו נמשכים כ-3 ימים בדרך כלל אך לעתים רחוקות יכולים להימשך עוד מספר ימים. בשיוף עמוק אין כאבים ואם יש הם נמשכים מספר שעות בלבד. בשיוף העמוק החזרה לתפקוד היא יותר מהירה כי השיפור בראייה הוא מיידי אך לאחר מספר שבועות אין הבדל משמעותי בראיה בין שתי הטכניקות. בשיוף השטחי בדרך כלל כ-98-99% מהאנשים חוזרים לפעילות רגילה תוך שבוע אך אצל כ-1 עד 2% אחוז זה יכול לקחת מספר שבועות עד שמתאפשרת חזרה לשגרה.
בשתי הטכניקות נדרשים מספר חודשים על מנת להגיע לראיה המקסימאלית האופטימאלית (אך זה לא מורגש בדרך כלל על ידי המטופלים) עקב :
- ריפוי הפצע בקרנית שנמשך מספר חודשים.
- יובש שנמשך מספר חודשים לאחר הניתוח.
ג – ירידה בראיית ניגודים contrast sensitivity שנמשכת מספר חודשים.
לפני הניתוח, על המטופל לעבור בדיקה מקיפה שכוללת הרחבת אשונים ובדיקת קרקעית העין , בדיקת רפרקציה (תשבורת העין זאת אומרת מספר המשקפיים שהמטופל צריך) , מיפוי קרנית (טופוגראפיה), כאשר הטופוגראפיות מתחלקות לשני סוגים:
- טופוגראפיה של שטח הקרנית (שבה המחשב מקרין תמונה של placido disc שהן טבעות עגולות לקרנית והמחשב מנתח את תמונת הטבעות המוחזרת מהעין ונותן מדידה של קימור הקרנית בכל נקודה על השטח שלה
- טופוגראפיה עמוקה שבה המכשירים השונים הקיימים היום כמו -Orbscan11, Pentacam,Sirius,Galilee מדובר במיפויי קרנית שמראים בנוסף לטופוגראפיה של שטח הקרנית את גובה הקימור הקדמי והאחורי של הקרנית ומיפוי של עובי הקרנית בכל נקודה.
לפי הבדיקה והמיפויים קובעים את התאמת המנותח לניתוח וגם קובעים את הטכניקה הניתוחית.
תמונה מס. 3 א בדיקת מיפוי קרנית , תמונה 3 ב מיפוי קרנית נורמאלית , תמונה מס.3ג מיפוי קרנית לא תקין (קראטוקונוס שעקרונית אסור לנתח) תמונה מס. 4 א ביצוע בדיקת Orbscan, תמונה 4 ב-Orbscan נורמאלי , תמונה מס. 4 ג Orbscan לא תקין (קראטוקונוס).
תמונה 3 א
תמונה 3 ב'
תמונה 4 א
תמונה 4 ב'
תמונה 4 ג'
סבוכים אחרי ניתוח שיוף שטחי :
- זהום infection נדיר ואם קורה לרוב מתגברים עליו אך לעתים רחוקות יתכן שזיהום זה יפגע בעין ויגרום לנזק בלתי הפיך בראיה עד הצורך בהשתלת קרנית דחופה אבל זה דבר נדיר ביותר.
- צלקת בקרנית (haze) שמתפתחת בשבועות או בחודשים הראשונים אחרי הניתוח , ה-haze מדורג -ב4 רמות מ-1 עד 4 כאשר רמה מעל 2 גורמת לפגיעה בראיה , צלקת זו עלולה לגרום לסנוורים בלילה ובשמש, ירידה בחדות הראיה וחזרה חלקית של הקוצר ראיה או האסטיגמטיזם , בדרך כלל צלקות אלו חולפות אך לוקח להם שנים עד שייעלמו , היווצרות צלקת שפוגעת בחדות הראיה המרבית (חדות ראיה עם משקפיים) היא דבר נדיר
ובסיכום של עבודות רבות שפורסמו ובמעקב ארוך טווח אין דיווח על haze מעל 2 בטווח החוק. היום מנסים למנוע את ה-haze בכמה שיטות:
א – שימוש בחומר אחרי הניתוח לכמה שניות על גבי הקרנית. חומר זה מונע היווצרות צלקות ורוב העבודות מראות שאינו גורם כל נזק לקרנית , אומנם יש עבודות שמדווחות (מעטות) על נזק לתאי האנדוטל שבקרנית (תאים חיוניים לשקיפות הקרנית) אך השימוש היום בחומר זה הפך לשגרה ברוב המרכזים בעולם במקרים של שיוף שטחי כי שוררת דעה שהחומר הזה בריכוז ובזמן שמשתמשים בו די בטוח לעין ולקרנית ומונע היווצרות צלקות .
ב – שימוש בשיטת wave front / costum vue לשיוף שהיא שיטת מתקדמת יותר להסרת הרקמה המתוכננת לתיקון הליקוי בראיה , הסרת הרקמה בשיטה זו מבטיח הומוגניות של הפצע הניתוחי וריפוי עם פחות סיכון לצלקות.
ג -לא לחשוף את העיניים בשנה שנתיים הראשונות אחרי הניתוח לשמש , להצטייד במשקפי שמש וכובע ולא לעשות שיזוף , אומנם המלצה זו היא גורפת אך היא חיונית במיוחד אחר ח ניתוחי לייזר .
ד – בקוצר ראיה גבוה אנו רושמים ויטאמין C גרם ליום למשך חודש.
מעקב סדיר ומשמעת וביצוע הוראות הרופא אחרי הניתוח הם בעלי חשיבות עליונה לתוצאה מטיבית. השימוש בטיפות עיניים לפי הנחיית הרופא חשוב למניעת נסיגה מהתוצאה המושגת ולמניעת צלקת בקרנית בעיקר במספרים הגבוהים (> -6 ). אנו רושמים אותם לשימוש לחודש עד חודשיים אחרי הטיפול , הטיפות יכולות לגרום עליה בלחץ התוך עיני אצל חלק קטן מאוד של המטופלים שמחייב לעתים רחוקות שימוש בטיפות להורדת הלחץ התוך עיני ולעתים מסתפקים בהפסקת הטיפול בטיפות FML.
תיתכן צניחה חלקית של העפעף העליון בעין המנותחת, לרוב חולפת אבל לעיתים רחוקות נשארת וגורמת להקטנה קלה של מפתח העין דבר נדיר ביותר ממש.
תופעות לוואי נוספות בשיופ שטחי
רגישה ללחץ על גלגל העין במשך חודשים אחרי הניתוח באחת או בשתי העיניים.
הרגשת גוף זר בעין במשך חודשים אחרי הניתוח ולעתים אף יותר אצל חלק מהמטופלים כאשר מתעוררים בבוקר, על תופעה זו מתגברים באמצעות שימוש בתחליפי הדמעות ובמשחת דמעות מלכותיות שמזלפים לעין ,זה מונע את הידבקות העפעף לקרנית דבר אשר יוצר פצע חדש לרוב מיקרוסקופי שגורם לתופעה זו. לעתים רחוקות התלונה שחולפת לאחר מספר דקות או מקסימום שעות יכולה להימשך ליום יומיים אך זה רק לעתים רחוקות.
סיבוכים ספציפיים לשיוף העמוק מתחלקים לשניים
סיבוכים תוך ניתוחיים בשיוף עמוק
א – אי יכולת להשלים את חיתוך המתלה,המיקרוקראטום נעצר באמצע הפעולה ממתינים כחודשיים ומבצעים שוב את החיתוך ב-all laser lasik מבצעים חיתוך נוסף מיידית.
ב – חור במיתלה מחייב המתנה מספר שבועות ואז יבוצע חיתוך נוסף.
ג – חיתןך מתלה שלםcomplete flap כלומר המתלה נתלש כולו מהקרנית מתגברים על זה על ידי הרכבת עדשת מגע ליום אחד לעתים רחוקות הדבר מחייב תפירה של המתלה
סיבוכים אחרי ניתוח שיוף עמוק
- זיהום כמו בשיוף שטחי, נדיר
- דלקת בשכבות הפנימיות של הקרנית diffuse lamellar keratitis DLK עוד שם לדלקת זו sand of sahara syndrome (SOS) עקב היווצרות משקעים בין המתלה לבסיס הקרנית משקעים אלו דומים לגלי החול במידבר מקור הדלקת אינו ידוע אך דלקת זו יכולה לגרום להצטלקות של הקרנית ולרוחק ראיה אחרי תיקון של קוצר ראיה (תיקון יתר). קורה באחוזים בודדים אך לרוב בצורה הקלה ,בנוסף לסיבוך הנ"ל ב-all laser lasik קיימת התפתחות של רגישות חזקה לאור שמגיבה לטיפול בטיפות עיניים סטרוידיים וחולפת תוך מספר ימים אך יכולה להימשך שבועות ונקראת syndrom transient light-sensitivity.
- כיפולים עדינים microstriae במתלה ,יכולים לגרום לראיית הילות וסנוורים בלילה.
- כפלים במתלה striae ,נדיר ומחייב הרמת המתלה ,"גיהוצו" והחזרתו למקום בנוסף קיימת תזוזה ספונטנית או טראומאטית של המתלה, נדירה ומחייבת טיפול של החזרת המתלה למקום.
- אקטזיה post lasik ectasia שהיא סבוך שמתפתח חודשים עד שנים אחרי הניתוח גורם לירידה משמעותית בראיה שמחייבת הרכבת עדשות מגע מיוחדות ובהרבה פעמים השתלת קרנית קורה בחלקיות האחוז
- epithelial ingrowth חדירת תאי אפיטיל מתחת למתלה , לא גורמת להפרעות בדרך כלל , אם התאים האפיטליאליים מתרבים הם יכולים לגרום להפרעה בראיה ואף לפגיעה במתלה , הסבוך הזה שכיח יותר במקרה שמבצעים טיפול לייזר נוסף לאותה עין , מרימים את המתלה ואז עושים טיפול לייזר , תוך כדי הטיפול החוזר יש יותר סיכוי שתאים אפיטליאליים יחדרו אל מתחת למתלה
ראה תמונה מס. 5 מראה קרנית לאחר שהמתלה נחתך והורם כלפי מעלה , תמונה מס. 6 מדגימה טיפול הלייזר לאחר הרמת המתלה.
תופעות לוואי של ניתוחי תיקון הראיה בלייזר (משותפות לכל הטכניקות)
ראיית הילות וסנוורים בלילה בדרך כלל תלונה זו היא זמנית ברוב המקרין וחולפת לאחר מספר חודשים אצל אחוזים בודדים יכול להיות קבוע אך לרוב האנשים מסתדרים עם תופעת לוואי זו , על מנת להקטין אחוז זה עוד יותר ועל מנת לשפר את איכות הראיה מומלץ לבצע את הניתוח בשיטת costum vue/ wavefront המטופל עובר בדיקה במכשיר לייזר מיוחד שמאיר את העין בחזית לייזר ומנתח את חזרתה מהעין ולפי זה נותן תוכנה טיפולית ספציפית למטופל תוך זיהוי העין באמצעות הקשתית וידוע שהקשתית היא ספציפית לכל אדם , בשיטה זו המכשיר גם מבצע תיקון לשינוי בתנוחת העין כאשר האדם עובר ממצב ישיבה (שלפיו הוא נבדק) למצב שכיבה (המצב שבו מבוצע הטיפול) תיקון זה מבוצע באמצעות זיהוי אזורים שונים של קשתית העין לפני ובזמן הניתוח שיטה זו גורמת לפחות הילות וסינוורים בלילה אך לא מבטלת תופעת לוואי זו לחלוטין כלומר מקטינה עוד יותר את אחוז תופעת הלוואי הנ"ל כאן תיארתי את שיטת ה-costum vue אך לכל מכשיר יש משהוא דומה לזה אך בשם ובואריאציות שונות.
במשך חודשים אחר הניתוח המטופל יכול להרגיש תנודתיות בראיה , שימוש בתחליפי דמעות יכול לעזור חלקית להתגבר על תופעה זו .
יתכן והמנותח למרות תוצאות אובייקטיביות טובות ירגיש טשטוש בראייתו ולא יהיה מרוצה מאיכות ראייתו ומראייתו בכלל ואין אנו מוצאים סיבה לכך ולא יכולים כמובן לבצע שום טיפול נוסף דבר זה יכול לקרוא בחודשים הראשונים אחרי הניתוח , באופן נדיר ביותר יכול להימשך יותר ואף לצמיתות. יתכן יובש זמני או קבוע (הקבוע הוא נדיר) שגורם להפרעות בראייה וגירוי בעיניים. היובש קשה יותר אחרי שיוף עמוק מאשר אחרי שיוף שטחי , היובש נובע מהעובדה שהלייזר משייף גם את העצבים שבסטרומה של הקרנית בשיוף השטחי , בשיוף העמוק העצבים נחתכים בעת יצירת המתלה ומשויפים בעת השיוף מהסטרומה, העצבים אחראים על הפרשה תקינה של הדמעות ולכן הפרשת הדמעות התקינה נפגעת באופן זמני עד הרגנרציה של העצבים ששויפו או נחתכו.
סיכויים:
הרוב הגדול של המנותחים ,הופכים לעצמאים ממשקפיים עם שיפור בחדות הראייה ללא תיקון ובכך משתנה איכות החיים ללא היכר.
כשאנו מדברים על התיקון ראיה אנחנו לא מתכוונים להביא את הפרעות התשבורת לאפס אלא להקטין אותן למינימום ולשפר למקסימום את חדות הראיה ללא צורך במשקפיים או עדשות מגע. אפילו במקרים מוצלחים יתכן צורך במספר קטן של משקפיים לנהיגה בלילה או לראיה ממרחקים או למחשב או לקריאה או לקולנוע או לאולם הרצאות.
המטרה של הניתוח היא עצמאות ממשקפיים , אין מספר אפס , אפילו אם נבדוק את האנשים המרוצים שעברו את הניתוח בהצלחה נמצא אצלם מספר מסוים או צילינדר מסוים אך מספר קטן זה לא פוגע בעצמאות ממשקפיים.
כ-10-25% לפי הספרות המקצועית נזקקים לניתוח נוסף על מנת להגיע לתוצאה הרצויה או עקב חזרה חלקית של המספר, העבודות החדשות מראות אחוז תיקון קטן יותר, הנסיון שלי מראה שאחוז הניתוחים החוזרים נמוך בהרבה מהנתונים שבספרות ולא עולה מעל 1%. כך אני שומע גם מקולגות אחרים בתחום הסרת המשקפיים על ניתוחים חוזרים באחוזים בודדים.
הדיוק בניתוח יורד ככל שהמספר עולה כלומר במספרים קטנים הדיוק הוא גבוה ואפשרות הנסיגה מהתוצאה שמקבלים אחרי הניתוח היא ממש נמוכה אך כשהמספרים גבוהים והכוונה למספרים מעל מספר 6 בקוצר ראיה אפשרות הנסיגה מהתוצאה המושגת היא גבוהה יותר ובדרך כלל במספרים הגבוהים מעל 7-8 חלק מקוצר הראיה חוזר החלק שחוזר בדרך כלל הוא פרופורציונאלי לכמות קוצר הראיה שממנה סבל המנותח לפני הניתוח , כך שבקוצר ראיה גבוה המטרה היא הקטנה משמעותית של קוצר הראיה, נכון שאפשר לבצע טיפול לייזר חוזר לתיקון קוצר הראיה שחזר אך במספרים הגבוהים זה עלול להיות מסוכן עקב:
- האפשרות הגבוה להיווצרות צלקת בקרנית בשיוף השטחי.
- פגיעה בכוח הביו מכאני של הקרנית biomechanics corneal עקב הסרת כמות רקמה גדולה שתפגע ביציבות הקרנית בעיקר בשיוף עמוק.
כך שהנטייה בקוצר ראיה גבוה היא ביצוע טיפול אחד ולא לחזור על הטיפול שנית במידה וחלק מהמספר שתוקן חוזר על מנת לא לסכן את העין. וצריך להסביר למטופל שהמטרה היא הקטנה משמעותית של קוצר הראיה הגבוה ולא ביטולו , אדם שיש לו קוצר ראיה של -10 והקוצר ראיה שלו יורד ל-1 או -2 מסתפק ומרגיש טוב עם השיפור המשמעותי שהשיג בחדות ראייתו ורואה יותר טוב מאדם שיש לו -1 או -2 שלא סבל מקוצר ראיה גבוה .
יתכן , אך היום זה נדיר , תיקון יתר או תת תיקון- יתכן ויהיה צורך בניתוח נוסף על מנת להגיע לתוצאה המקווה, או שיהיה בהרכבת משקפיים או משקפיים או עדשות מגע על מנת להשיג את חדות הראיה המרבית.
תיתכן נסיגה מההצלחה המושגת מיד לאחר הניתוח כלומר חזרה חלקית ובמקרים נדירים ביותר אף מלאה בעיקר בקוצר ראיה גבוה, רוחק ראיה ואסטיגמאיזם.
באסטיגמטיזם (צילנדר) בדרך כלל חוזר רבע עד שליש מכמות הצילנדר שתוקן בלייזר אך הדבר אינו פוגע בדרך כלל מהעצמאות ממשקפיים. .
ברוחק ראיה בדרך כלל יש נסיגה במשך השנים מהתיקון וחלק מרוחק הראיה חוזר במשך הזמן ולעתים רחוקות כל רוחק הראיה חוזר .
אצל אנשים מתחת לגיל 40 רוחק הראיה מתחלק לשני חלקים ,החלק הסמוי והחלק הגלוי בניתוח לייזר מתקנים את החלק הגלוי , את החלק הסמוי לא מתקנים החלק הזה הופך לגלוי כלומר לצורך במשקפיים ככל שמתקדמים מעל גיל 40 עקב אי יכול העין לבצע קומפנסציה (יכולת להתגבר על רוחק הראיה , יכולת הקיימת בגיל צעיר) את זה מוסיפים לנסיגה שקוראת במשך השנים במספר שתוקן כך שניתוח הלייזר ברוחק ראיה נותן תוצאות זמניות שיכולות להימשך שנים אך הן זמניות.
ברוחק ראיה נוטים לא לחזו על הניתוח בדרך כלל , היות והניתוח עושה את הקרנית מקומרת יותר אך צריך להיזהר כי הקרנית לא צריכה להיות מקומרת מידי אחרי הניתוח.
בטיפול לייזר לרוחק הראיה ובעיקר אחרי גיל 40 קיים בשבועות הראשונים טשטוש לרחוק וראיה טובה לקרוב במשך מספר שבועות ויכול להימשך למספר חודשים עד שחוזרת ומשתפרת הראיה לרחוק ואז כמובן צריך משקפי קריאה שמספרם הולך וגדל במשך השנים כמו האנשים הנורמאליים אחרי גיל 40.
אך תיקון רוחק הראיה אחרי גיל 40 בכל זאת משפר את הראיה מקרוב , אם מטופל צריך משקפיים שמספרן הוא +2 דיופטר לרחוק וגילו 48 שנים אז לקרוב(קריאה) יצטרך למספר3.5 + דיופטר, כאשר מתקנים את הרוחק ראיה שלו (+2) אז יצטרך רק +1.5 לקריאה גם אז יראה יותר טוב לקרוב מאדם באותו גיל שאין לו רוחק ראיה וצריך רק משקפיים לקריאה , כי שינוי מבנה הקרנית אחרי תיקון רוחק ראיה עוזר חלקית גם לראיה מקרוב.
קיימים גם טיפולים "מולטי פוקאליים" במספר מכשירי לייזר (presbylasik) אך טיפולים אלו כאשר המטופל לא סובל מרוחק ראיה יכולים להפחית מעט את חדות הראיה מרחוק ויכולים גם לגרום לסנוור בעיקר אם הטיפול אינו ממורכז כהלכה.
מנותחים מעל גיל 40 שסובלים קוצר ראיה, מאבדים את יכולתם לקרוא בלי משקפיים דבר אשר גובר במשך השנים גובר הצורך במשקפיים לקרוב (לקריאה וכולה) והופכים לתלויים במשקפי קריאה. ניתן להתגבר חלקית על בעיה זו באמצעות תת תיקון של עין אחת כך שעין אחת רואה לרחוק ועין אחת לקרוב , זו פשרה שרוב האנשים לא מסתדרים איתה אך היא יכולה לתת עצמאות ממשקפיים לרחוק וקרוב בכל זאת על מנת להשיג ראיה דו עינית מקסימאלית צריך משקפיים גם לרחוק וגם לקרוב , פשרה זו לא נסבלת בדרך כלל על ידי רוב המנותחים ורובם מעדיפים תיקון לרחוק והרכבת משקפי קריאה לפי הצורך.
אנשים בגיל 50 ומעלה יש להם סיכון לפתח מחלות עיניים נוספות כמו ניוון רשתית מזקנה , קטרקט (ירוד) , ניתוח הלייזר לא מגן על העיניים מפני מחלות אלו או אחרות , ברור שהתפתחות קטרקט תשבש את הניתוח ותפגע בתוצאותיו , ובמקרה שהמנותח יזדקק ניתוח קטרקט צריך להודיע למנתח הקטרקט על ניתוח הלייזר שעבר כי צריך נוסחאות חישוב מיוחדות לעדשה שמשתילים בניתוח קטרקט אצל אנשים שעברו ניתוח לייזר לתיקון הראיה .
תיתכן ירידה בחדות הראיה המרבית לאחר הניתוח (כושר הראיה המרבי המושג באמצעות משקפיים או עדשות מגע).
הראיה בסופו של דבר היא הרגשה סובייקטיבית ולא יכול אף הסבר לתאר את ההרגשה שתהיה למנותח אחרי הניתוח.
אדם שיש לו חצי מספר עם ובלי חצי צילינדר שיפנה לטיפול לייזר לא נמליץ לו על ניתוח כי הוא למעשה עצמאי מבחינה אובייקטיבית ממשקפיים , גם אחרי ניתוח לא מבוצעים טיפולי לייזר נוספים אם חוזרים קוצר ראיה ואסטיגמטיזם בממדים אלו או ממדים קרובים אליהם.
תוצאות למרות מה שנאמר על הסבוכים, הסבוכים קשים הפוגעים בראיה הם דבר נדיר אם מנתחים את האדם המתאים בטכניקה המתאימה לדוגמא בקוצר ראיה עד -9 דיופטר בשיטת הprk ובשיטת הlasek לא היה איבוד של יותר משתי שורות בחדות הראיה המירבית באף מקרה , מודדים את בטיחות הניתוח safety לפי כמות המטופלים שמאבדים שתי שורות או יותר, כלומר רואים שתי שורות פחות ממה שראו עם משקפיים על לוח הבדיקה לפני הניתוח, זאת אומרת שאחרי הניתוח אפילו בעזרת משקפיים רואה שתי שורות או יותר משתי שורות פחות ממה שראה לפני הניתוח.
להלן סיכום של תוצאות שהופיעו בעבודות מסכמות שונות ,יש לציין הבדלים משמעותיים בדיווח על התוצאות , הטפולים החוזרים והסיבוכים בין עבודה לעבודה , תלוי במכשיר הלייזר , בסוג הרפרקציה המתוקנת , בשיטת השיוף כאשר אנו רואים שהתוצאות בשנים האחרונות הם הרבה יותר טובות מאשר בהתחלת שנות ה-90 של המאה הקודמת אך להלן סכום כללי של התוצאות כפי שדווחו בעבודות מסכמות
סיכום תוצאות לקוצר ראיה (ללא הפרדה בין נמוך וגהוה) ב-prk 61-70% רואים 6\6 , 94-97% ראו יותר מ-6\12 ב-lasek 70-74% ראו יותר מ-6\6 ו-94-100% ראו 6\12 או יותר.
רפרציה +-0.5 דיופטר מהתיקון הרצוי היתה אצל 64-70% ב-PRK ו-74-80% בlasek ורפרציה של +-1 דיופטר היתה ב-91% מהמטופלים ב-prk ו-92% מהמטופלים ב-lasek.
בשיטת wave front lasik בקוצר ראיה עד -4.5 88-98% ראו 6\6 ו100% ראו מעל 6\12 (ראיה תפקודית ) אף עין לא איבדה שתי שורות או יותר מחדות הראיה המירבית, אלו תוצאות מצוינות בקוצר ראיה גבוה עד -8 דיופטר ועוד אסטיגמטיזם עד -4 דיופטר 93.9%- %91.5 ראו 6\6 או יותר איבוד ראיה של שתי שורות או יותר דווח ב-0-0.6% , 99% דיווחו שהם מרוצים מהניתוח .
סיכום תוצאות תיקון , כלומר טיפול נוסף על מנת להשיג את התוצאה הרצויה ,11% בקוצר ראיה אך שמחלקים את הקוצר ראי לנמוך וגבוה אז אחוז הטיפול החוזר הוא 3% בקוצר ראיה נמוך ו-23% בגבוה בהיפרמיטרופיה האחוז הוא 12%.
קיים ויכוח בין חסידי המיקרוקראטום המכאני לחסידי ה-Femtosecond laser לגבי יתרונות ודיוק כל שיטה וגם כאן נמצא עבודות התומכות בשיטה על פני אחרת וההיפך אך בסיכום אין הבדל סטטיסטי משמעותי בין שתי השיטות:
גם לגבי ההבדלים בין Lasik ושיוף שטחי שוב אותה תופעה של עבודות שתמוכות בשיטה אחת על גבי השניה וההיפך אך בסיכום אין הבדלים בעלי משמעות סטטיסטית בין השיוף העמוק והשיוף השטחי.
יתרונות השיוף העמוק בהתאוששות שהיא ללא כאבים בטכניקה זו ובחזרה מהירה יותר של הראיה למטופל מבחינת התוצאות שתי הטכניקות נותנות תוצאות דומות.
חסרונות השיוף העמוק הוא בקיום פעולה כירורגית נוספת שיכולה לגרום לסיבוכים ספציפיים.
תיקון ראיה בלייזר אצל ילדים
ניתוחי הלייזר נמצאו יעילים בטיפול בעין עצלה אצל ילדים כאשר יש פער בתשבורת בין שתי העיניים וגם כטיפול בפזילה אצל ילדים הסובלים מרוחק ראיה שגורם לפזילה , הלייזר מטפל ברוחק הראיה וחוסך מהילד את הצורך בהרכבת משקפיים ומיישר את העיניים.
תחליפים קיימים לניתוח האקסימר לייזר לשיפור הראיה:
- משקפיים, נמשכת התלות באביזרים חיצוניים על מנת להשיג ראיה תפקודית.
- עדשות מגע על נמשכת התלות באביזרים חיצוניים על מנת להשיג ראיה תפקודית כל סוגיהן.
- ניתוח RADIAL KERATOMY (RK) – חתכים בקרנית על ידי סכין יהלום (לקוצר ראיה ואסטיגמטיזם בלבד). היה מקובל בשנות ה-70 וה-80 של המאה הקודמת היום כמעט ואינו מבוצע באינדקציות של תיקון קוצר ראיה .
- השתלת עדשה תוך עינית בעיקר כאשר קיים קוצר או רוחק ראייה גבוה , היום הניתוח הזה תופש תאוצה עקב השיפור והבטיחות שבניתוח עצמו , אך נשארת הדילמה לגבי היותו ניתוח תוך עיני הכרוך בפתיחה של גלגל העין והחדרת עדשה לתוך העין , גם קיים ויכוח לגבי הבטיחות לרקמת האנדוטל בקרנית לטווח הרחוק בעיקר שמדובר באנשים צעירים. אך ניתוח זה היום מאוד מקובל קיימת גם סכנה להתפתחות קטרקט.
- השתלת טבעות בהיקף הקרנית לקוצר ראיה בלבד (עד 4.5 דיופטר) Intacs , ניתוח הפיך כלומר אם לא מרוצים אפשר לשלוף את הטבעות מהקרנית והקרנית חוזרת למצבה הקודם. ניתוח זה מתאים לאנשים שיש להם קרניות דקות או צורות סמויות של קראטוקונוס (מחלה שלא מקובל לבצע טיפול לייזר לסובלים ממנה) או כאשר יש חזרה חלקית של קוצר הראיה ואי איפשר להסיר רקמה נוספת מהקרנית.
הניתוח הזה מהווה אלטרנטיביה מצוינת לניתוחי לייזר כאשר בעיקר לא רוצים להסיר רקמה מהקרנית מסיבות הקשורות לשמירה על הקוח הביומעאני של הקרנית.
ראה תמונה מס 7 קרנית בה הושתלו טבעות.
6- ניתוח באמצעות הולמיום לייזר או באמצעות גלי רדיו (לרוחק ראיה ולאוסטיגמטיזם היפרמיטרופי בלבד) המקובל בינינהם היום הוא השימוש בגלי רדיו שנקרה conductive keratoplasty CK המחקרים מראים תוצאות זמניות בלבד , ניתוחים אלו לא פופולאריים ומעט מרכזים משתמשים בהם בעיקר עקב ההשפעה הזמנית שלהם , אפשר לנצל טכנולוגיה זו לתיקון רוחק ראיה ואסטיגמטיזם היפרופי לאחר ניתוחי לייזר כאשר לא רוצים להסיר רקמה נוספת מהקרנית .
מה לגבי "ראיית זיקנה " presbyopia
משקפי קריאה הופכות לאביזר חיוני כמעט לכל אדם מעל גיל 45. גם מי שרואה היטב למרחק יזדקק קרוב לודאי למשקפי קריאה, אחרי שימוצו הפתרונות הזמניים, שכוללים הרחקת ספר הקריאה למקסימום אורך הזרוע, הגברת התאורה וכיו"ב – פתרונות בלתי מספקים.
התלות במשקפי קריאה הולכת וגוברת עם השנים. דווקא קצרי ראיה, הסובלים מקוצר ראיה קל, יוכלו לוותר על משקפי הקריאה ולהסתפק במשקפים לראיה למרחק. יתר האנשים יאלצו להתאים משקפי קריאה, ולהשתמש בהן באופן קבוע, או למצוא פתרון כירורגי (כולל טיפולים בגלי רדיו ולייזר) שיחליף את המשקפיים ויאפשר קריאה וטיפול בעצמים קטנים.
רוב הפתרונות הקיימים מעניקים עצמאות בקריאה, כמו האפשרות לקרוא עיתון ללא משקפיים, אך לקריאה ממושכת שדורשת שימוש בשתי העיניים או לעבודה הדורשת מיקוד הראיה בעצמים קטנים יהיה בכל זאת צורך במשקפיים.
טכנולוגיות לתיקון הראיה מקרוב אשר אינן משקפיים או עדשות מגע מולטיפוקאליות.
קיימות מספר שיטות המהוות תחליף למשקפיים ולעדשות מגע.
רובן מתבססות על זיהוי העין הדומיננטית (העין שבה המטופל הפוטנציאלי עושה שימוש לראיה מרחוק) ולאחר מכן תיקון העין הלא דומיננטית לקרוב. שינוי מוקד הראיה יבוא כמובן על חשבון הראיה לרחוק בעין זו, אך רוב האנשים לא יחושו בשינוי כאשר שתי העיניים פתוחות. הירידה בטיב הראיה לרחוק בעין הלא דומיננטית משתנה מטכניקה לטכניקה, וניסיוננו מלמד כי טיפול לייזר מולטיפוקלי והשתלת עדשה בקרנית (יפורט בהמשך ) יתנו את התוצאות הטובות ביותר.
אלו הטכניקות הקיימות:
:1- CK(Conductive Kertoplasty) טכניקה מקובלת לתיקון רוחק ראיה קל כפי שהזכרתי למעלה או לתיקון הראיה מקרוב באמצעות גלי רדיו. טיפול זה מבוצע בעין אחת. באמצעות מחט עדינה בעובי של כ-90 מיקרון מוחדרים לקרנית גלי רדיו המשנים את צורתה ובכך משפרים את הראיה מקרוב. הטכניקה מאושרת על ידי ה – FDA.
הטיפול מבוצע באלחוש מקומי בעזרת טיפות עיניים ונמשך כחמש דקות. עם גמר הטיפול משתחרר המטופל לביתו, ללא כאבים, פרט לגירוי קל שנמשך יום יומיים .
יתרונות השיטה: קל למטופל ומשפר את הראיה מקרוב.
חסרונותיה: פוגעת מעט באיכות הראיה מרחוק בעין המטופלת. במשך השנים תיתכן נסיגה מהתוצאה המושגת ויתכן ויהיה צורך לחזור על הטיפול, או לחזור להרכיב משקפיים.
בחלק מהמטופלים נוצר אסטיגמטיזם (צילינדר) שמחייב תיקון פשוט כעבור חודש.
פרטים נוספים www.refractec.com לצפייה בהדמייה של ניתוח CK נא ללחוץ על הקישור הבא:
http://www.youtube.com/watch?v=u39XvfOvhxA
2 – ראיה חד עינית Monovision בטכניקה זו מבצעים טיפול לייזר לעין אחת או לשתי העיניים בהתאם למצב המטופל. מבצעים תיקון יתר או תת תיקון (בתאם לתשבורת העיניים של המטופל) לעין הלא דומיננטית ,שיבוא על חשבון הראיה מרחוק. גם ניתוח זה משיג עצמאות ממשקפי קריאה.
יתרונות השיטה: בטיחות גבוהה, כמו בניתוחי הלייזר להסרת משקפיים
חסרונות השיטה: לא כל האנשים מתאימים לטכניקת טיפול זו.
3 – טיפול לייזר מולטיפוקאלי , טכנולוגיה ייחודית, קיימת רק במכשירי לייזר בודדים. במספר מכשירי לייזר.
בטיפול זה מבצעים טיפול לייזר מולטיפוקאלי לעין הלא דומיננטית ובכך מאפשרים עצמאות בקריאה.
יתרונות השיטה: בטיחות גבוהה, כמו בניתוחי הלייזר להסרת משקפיים.
חסרונות השיטה: חלק מהמטופלים מתלוננים על סנוור בלילות. הטכניקה מחייבת דיוק רב יותר מאשר בטיפול רגיל. סטייה של מיקרונים בודדים עלולה לפגום בתוצאה. הניתוח בלתי הפיך.
4 – השתלת עדשה בקרנית intra- corneal lens: ניתוח קל המבוצע באלחוש מקומי על ידי הזלפת טיפות עיניים. המנתח פותח כיס קטן במרכז הקרנית ובו מושתלת עדשה קטנה ודקה מאוד בקרנית העין הלא דומיננטית , עדשה זו משפרת את הראיה מקרוב ולא פוגעת משמעותית בראיה לרחוק בעין בה מבוצע הניתוח. העדשה הופכת את הקרנית למולטיפוקאלית במובן מסוים. הניתוח אורך כחמש דקות. יש כבר מספר סוגים של עדשות בשוק , אך ניתוחים אלו אינם די נפוצים.
יתרונות השיטה: בטיחותה גבוהה, קלה לבצוע. הניתוח הפיך, במידה והמטופל אינו מרוצה ניתן להוציא את העדשה והקרנית חוזרת למצבה הקודם. אפשר גם להחליף את העדשה אם המספר לו זקוק המטופל עולה או משתנה במשך השנים.
חסרונות השיטה: ירידה קלה בראיה מרחוק בעין הלא דומיננטית.
5 – הוצאת העדשה מהעין (ניתוח קטרקט) והשתלת עדשה מולטיפוקאלית
מדובר בניתוח הכרוך בפתיחת גלגל העין , הוצאת העדשה והשתלת עדשה מולטיפוקאלית. הניתוח מומלץ למי ש כבר סובל מקטרקט. בכל מקרה אחר מומלצות החלופות האחרות.
טיפול מבטיח נוסף הוא טיפול ה-Intracor מדובר בטיפול באמצעות femtosecond laser שמשנה את קימור החלק המרכזי בקרנית , ללא כאב , הטיפול נמשך מספר שניות אך הטיפול עדיין לא זמין וניסיוני. לצפייה בטיפול Intracor נא ללחוץ על הקישור הבא:
http://www.youtube.com/watch?v=Le5PE3w9DBA
תיקון הראיה מקרוב נמצא עדיין במרחק רב מההתקדמות, הבטיחות והתיחכום אליהם הגיעו ניתוחי הלייזר לשיפור הראיה מרחוק.
לסיכום ניתוחי הלייזר לתיקון ראיה הוכיחו את עצמם ואת בטיחותם במשך יותר מעשרים שנה , ההתקדמות הטכנולוגית והניסיון שנצבר הובילו את הניתוחים לרמה גבוהה מאוד של בטיחות ויעילות. תיאום הציפיות ובחירת המטופל המתאים לניתוח והתאמת סוג הניתוח למטופל הם הגורמים המכריעים להשגת תוצאות טובות ולזכייה בשביעות רצון המטופלים.
דר. עאדל ברבארה.
המחבר הוא מנהל הדסה אופטימאל , המרכז הרפואי של בית החולים הדסה להסרת משקפיים בלייזר , מנהל המרכז הארצי לטיפול בקראטוקונוס , ויושב ראש החוג לניתוחי רפרקציה (הניתוחים לתיקון הראיה) בישראל.
התמונות שייכות למחבר פרט לתמונה 1 ,5 ו-6 שנלקחו מהויקיפדיה.
ל-email של המחבר לחץ:
לדף קישור למחבר לחץ:
http://www.hadassahop.org.il/?CategoryID=546&ArticleID=560&Page=1.
References:
- Xin-Jun Yang, Hong-Tao Yan, and Yutaka Nakahori,; Evaluation of the effectiveness of laser in situ keratomileusis and photorefractive keratectomy for myopia : A meta-analysis The journal of medical investigation volume 50 number 1,2 february 2003
- Shortt AJ, Allan BD, Photorefractive keratectomy (PRK) versus laser-assisted in-situ keratomileusis (LASIK) for myopia. Cochrane Database Syst Rev. 2006 Apr 19;(2):CD005135.
- Stanley, Philip Fa; Tanzer, David Jb; Schallhorn, Steven C,; Laser refractive surgery in the United States Navy Current Opinion in Ophthalmology: July 2008 – Volume 19 – Issue 4 – p 321-324
- CUI Min, CHEN Xiao-ming, LÜ Peng ,; Comparison of laser epithelial keratomileusis and photorefractive keratectomy for the correction of myopia: a meta-analysis Chinese medical journal 2008 ,vol 121 no 22 :2331-2335
- Anita Reynolds FRCOphth, Johnny E Moore FRCOphth, Shehzad A Naroo PhD,4 CB Tara Moore PhD2 and Sunil Shah FRCOphth; Excimer laser surface ablation – a review, Clinical and Experimental Ophthalmology 2010; 38: 168–182
- Li H, Sun T, Wang M, Zhao J; Safety and effectiveness of thin-flap LASIK using a femtosecond laser and microkeratome in the correction of high myopia in Chinese patients. .,Refract Surg. 2010 Feb;26(2):99-106.
- Cui M, Chen XM, Lü P.,; Comparison of laser epithelial keratomileusis and photorefractive keratectomy for the correction of myopia: a meta-analysis. Chin Med J (Engl). 2008 Nov 20;121(22):2331-5
- Schallhorn SC, Farjo AA, Huang D, Boxer Wachler BS, Trattler WB, Tanzer DJ, Majmudar PA, Sugar A; Wavefront-guided LASIK for the correction of primary myopia and astigmatism a report by the American Academy of Ophthalmology. American Academy of Ophthalmology 2008 Jul;115(7):1249-61;
- Alison Murray, Lisa Jones, Anne Milne, Cynthia Fraser, Tania Lourenço, Jennifer Burr,;A systematic review of the safety and efficacy of elective photorefractive surgery for the correction of refractive error International procedures programme, national institute for health and clinical excellence; Nice review body report April 2005
- Zhao LQ, Wei RL, Cheng JW, Li Y, Cai JP, Ma XY,: clinical outcomes of laser-assisted subepithelial keratectomy and photorefractive keratectomy in myopia, 2010 Oct;117(10):1912-22. ; Meta-analysis.
- Dong H. Lee, Hak Sung Chung, Young C. Jeon, Sang D. Boo, Young D. Yoon, Jong G. Kim ,; Photorefractive keratectomy with intraoperative mitomycin-C application. Journal of Cataract & Refractive Surgery, Volume 31, Issue 12, December 2005, Pages 2293-229
- Evelyn A. Paysse, David K. Coats, Mohamed A.W. Hussein, M. Bowes Hamill, Douglas D. Koch; Long term Outcomes of Photorefravtive Keratectomy for Anisometropic Amblyopia childre, Ophthalmology , Volume 113 .Issue 2 , February 2006 , Pages 169-171 n.
- Waldir Neira Zalentein, Timo M.T. Tervo, Juha M. Holopainen Journal of; Long-term follow-up of photorefractive keratectomy for myopia: Comparative study of excimer lasersCataract & Refractive Surgery, Volume 37, Issue 1, January 2011, Pages 138-143
14- Eng K. Ang, Terry Couper, Mohamed Dirani, PhD, Rasik B. Vajpayee, FRANZCO, Paul N. Baird, PhD,;Outcomes of laser refractive surgery for myopia.Review, Journal of cataract and refractive surgery ,Volume 35, Issue 5, Pages 921-933 (May 2009) .
- Ammar Issa, FRCS(Glasg), Usama Al Hassany, FRCS(Glasg),; Femtosecond laser flap parameters and visual outcomes in laser in situ keratomileusis. J Cataract Refract Surg 2011; 37:665–674
16-Barbara A, Shehadeh-Masha'our R, Garzozi HJ, Inacs after laser in situ keratomileusis and photorefractive keratectomy.J Cataract Refract Surg. 2004 Sep;30(9):1892-5
17-Patel S, Marshall J, Fitzke FW III. Model for deriving the optical performance of the myopic eye corrected with an intracorneal ring. J Refract Surg 1995; 11:248–52.
18-Schanzlin DJ. Studies of intrastromal corneal ring segments for the correction of low to moderate myopic refractive errors. Trans Am Ophthalmol Soc. 1999;97:815–890.
19-Schanzlin DJ, Abbott RL, Asbell PA, Assil KK, Burris TE, Durrie DS, et al. Two-year outcomes of intrastromal corneal ring segments for the correction of myopia. Ophthamology. 2001;108:1688–1694.
20-Barsam A, Allan BD.Excimer laser refractive surgery versus phakic intraocular lenses for the correction of moderate to high myopia.Cochrane Database Syst Rev. 2010 May 12;(5).Review
21-Chen LJ, Chang YJ, Kuo JC, Rajagopal R, Azar DT Metaanalysis of cataract development after phakic intraocular lens surgery.J Cataract Refract Surg. 2008 Jul;34(7):1181-200.
22-Du TT, Fan VC, Asbell PA. Conductive keratoplasty.Curr Opin Ophthalmol. 2007 Jul;18(4):334-7. Review.
23-Chang JS, Lau SY.Conductive keratoplasty to treat hyperopic overcorrection after LASIK for myopia.J Refract Surg. 2011 Jan;27(1):49-55.